被誉为世界第三大学术期刊出版商的WILEY旗下期刊正式收录了温州医科大学附属第一医院黄伟剑教授团队苏蓝、徐天程等人发表的文章——《左束支区域起搏LBBP术中损伤电流(COI)的特征及临床价值》(原文标题:Electrophysiological characteristics and clinical values of left bundle branch current of injury in left bundle branch pacing)。

该文章于2019年12月被接收,2020年1月正式发表在《Wiley Online Library-J Cardiovasc Electrophysiol》上。
据了解,WILEY是1807年创立于美国的一个数据库, 也是全球历史最悠久﹑最知名的学术出版商之一。Wiley Online Library是WILEY学术出版物的在线平台。
这是左束支起搏研究在国际上取得的又一进步。
克服希氏束起搏缺陷,LBBP可行性、安全性表现良好
希氏束起搏在夺获希氏-浦肯野系统的前提下实现心室收缩的电同步并进一步实现机械同步,克服了传统起搏方式引起的潜在心力衰竭、心律失常的风险。
虽然随着近年植入工具的改进、技术的进步,希氏束起搏的成功率较前已明显提高、起搏阈值较前显著降低,但其仍存在一定缺陷。
温州医科大学附属第一医院在不断改进希氏束起搏植入技术中总结了“4D”经验,已发表在2019年1月的EUROPACE杂志。
在此基础上,2017年,黄伟剑教授团队首次报道了左束支区域起搏(LBBP)1,实现了跨越阻滞位点的传导束起搏。这一经静脉、穿间隔的起搏位点革新作为传导束起搏的补充,克服希氏束起搏的缺陷,具有操作简单,参数佳、固定好的特点。
至今全球发表了超过60篇的相关文献,其中单中心报道的结果显示其可行性和安全性表现良好。
左束支起搏以穿室间隔到左室内膜下夺获左束支为特征,获得左室的快速同步激动。
黄伟剑教授团队发表的一篇关于LBBP的Hands on中首次明确提出了夺获左束支的判断标准2。在随后左束支的系列研究中,本文3归纳并总结了LBB和局部心肌的COI在帮助识别传导束夺获及判断导线是否穿孔的作用。
现简要介绍文中的重点内容:
回顾起搏相关损伤电流的研究,最早是2005年Saxonhouse4首次定义主动电极对于普通心肌损伤所造成的ST段抬高为损伤电流(Current of injury, COI),并提出这一损伤所造成的高阈值可在短时间内恢复。2007年Redfearn5提出心肌损伤与急性电极稳定性相关。Vijayaraman6在2015年首次报道了希氏束的损伤电流,在60名HBP的患者中,仅37%的病人记录到了,结论示有损伤的病人可以达到相对低的希氏束起搏阈值。
本文是首次报导左束支起搏损伤电位的临床研究
文章中回顾分析了作者所在中心于2018年8月至2019年5月期间,连续入组的窄QRS(<120ms)具有起搏指征的LBBP患者,分析术中起搏参数及电生理特征、随访数据以及并发症等,至少完成6个月的随访。
理论上,窄QRS病人希氏束以下传导相对正常,导线到位于左束支区域均可以记录到左束支电位。
在本研究中,98.3%的患者(N=115/117)标记到了左束支电位,远高于目前发表的左束支起搏相关文章。在此研究中,67.0%的病人(N=77/115)在术中记录到了左束支COI,显著高于先前报道的希氏束起搏中COI比率(37~45%)6,7。
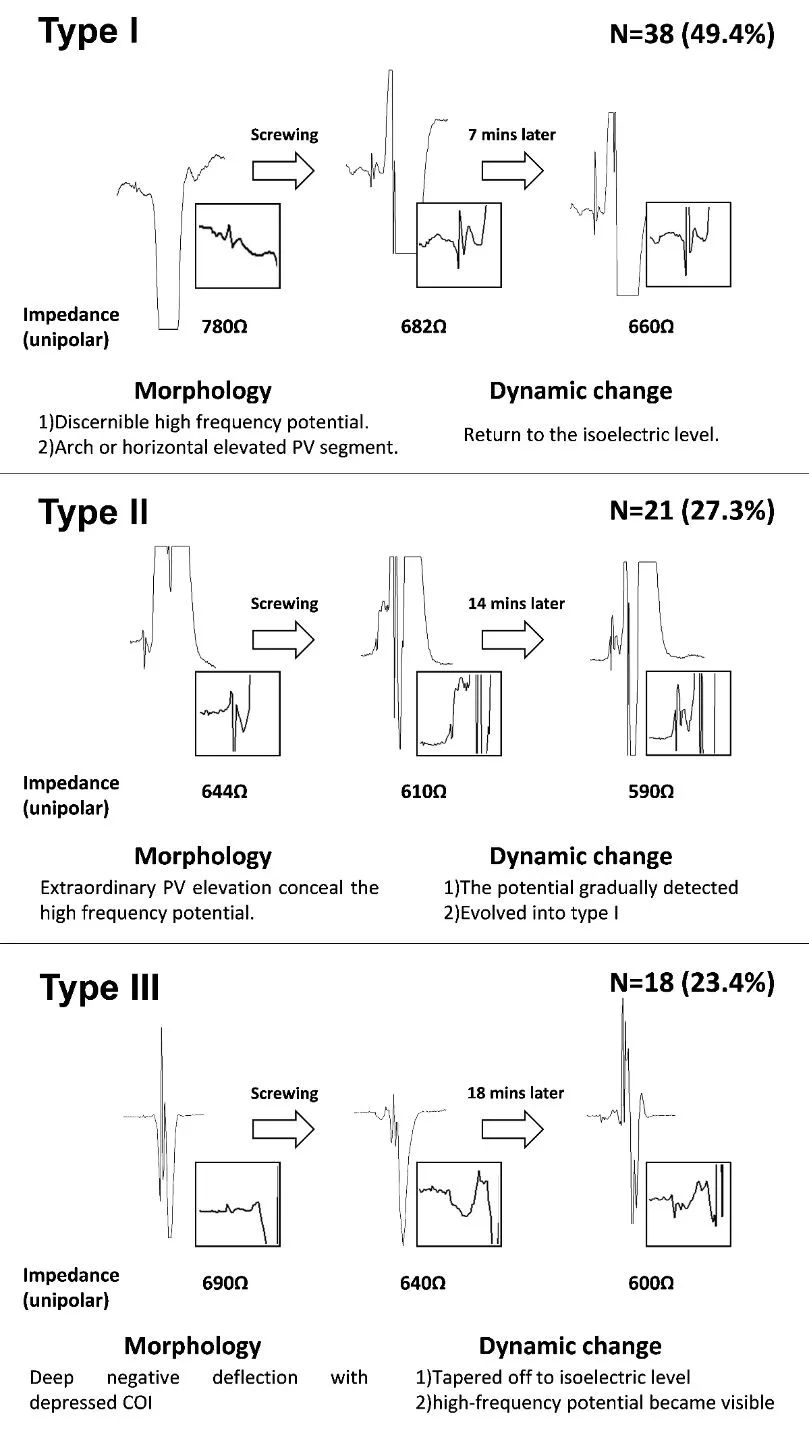
归纳并分析LBBP操作中三种主要的COI形态以及动态变化,便于术中及时发现和识别
腔内图显示左束支电位提前于体表导联心室波起始,并以COI抬高或压低幅度超过左束支电位振幅的25%作为判断标准,文中初步分析了不同类型COI的意义。
·Type I(N=38;49.4%): 记录到明确的左束支高频电位跟随弓背抬高的P-V段,随着时间变化抬的PV段逐渐回落至基线水平的动态演变过程,高频电位更明显。
·Type II(N=21;27.3%): 固定后即刻出现显著抬高的PV段掩盖了左束支高频电位成分,随着PV段逐渐回落,高频电位逐渐明显演成Type I的早期形态。
·Type III(N=18;23.4%): 左束支电位为负向并伴随明显压低的PV段,低于基线水平,后逐渐恢复。
本文还介绍了术中如何记录LBB COI的方法以及多导电生理仪设置
推荐设置低、高通带宽在30至500Hz单极连接,可以清楚记录到左束支COI ,调整至未滤波状态 (Unipolar Wilson Central Terminal) 0.05至500Hz则更容易记录心室波相关的COI。
研究结果带给我们的提示:
第一,在左束支起搏中,有COI组较无COI组更容易实现低阈值夺获传导束。
有COI组中(N=77)100%夺获左束支,平均夺获阈值0.64V±0.24/0.5ms,Selective LBBP的现象比无COI组(N=38)中更常见。无COI组的患者中9例术中夺获左束支阈值≥1.5V/0.5ms。在术后6个月至最长12个月的随访中,两组的传导束阈值稳定且无明显并发症(脱位、穿孔等不良事件)发生。
从已有解剖研究分析8,9,左束支COI高记录率及其结果中低阈值夺获传导束是可以解释的。相较于希氏束的范围小,不易实现可靠固定;左束支分布广泛,自主干分出后像网状散布于整个左室心内膜面下,因此更容易标测到左束支电位,于固定后也容易记录到左束支电位损伤。左束支COI同希氏束一样,提示导线头端在解剖上靠近甚至直接触左束支,反映了导线头端“准”确命中左束支,因此低输出即可夺获传导束。
第二,术中可通过及时观察腔内图中左束支COI和相应的心室COI帮助判断导线头端固定的深度、准度,是否已经突破左室间隔面内膜致导线穿孔。
本文中以两例病例详细解释:
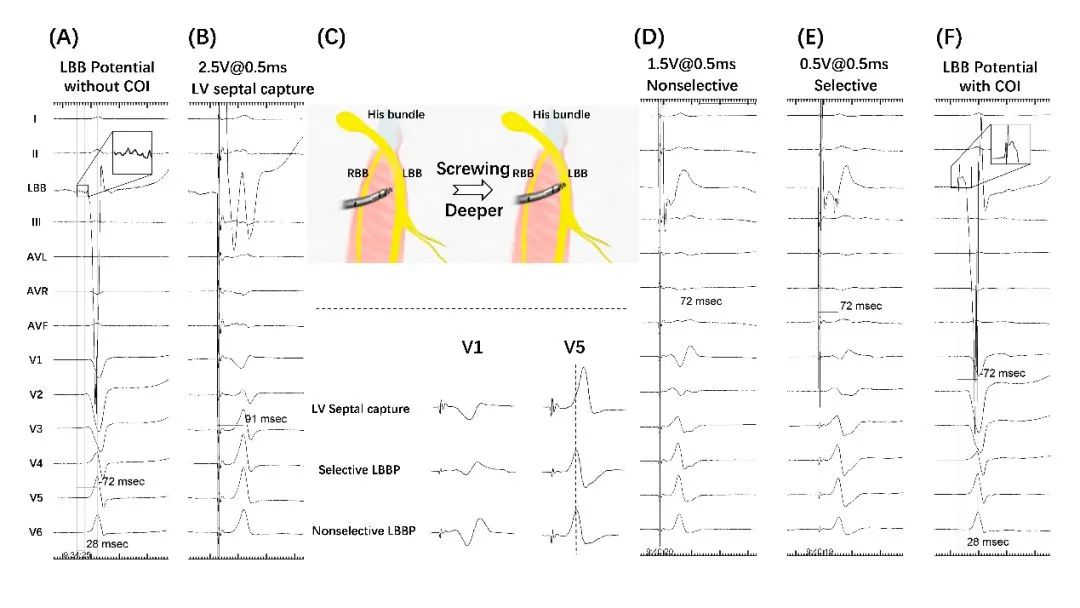
病例一,当导线行进于深部间隔内接近左室面,可能已经记录到左束支电位,若无COI,此时Stim-LVAT稍长,继续小心深拧导线,明显的左束支电位及损伤会同时出现,夺获传导束的相关电生理特征包括选择性或非选择性LBBP,Stim-LVAT突然缩短等现象即能验证。此时若传导束夺获阈值偏高,也不建议继续深拧,考虑损伤导致的一过性高阈值,等待COI随时间逐渐消失阈值也随之降低。在研究中也发现了有意思的现象,少数病例已经记录到明确的左束支电位,但尚未满足直接夺获左束支的电生理标准,需要进一步细微调整导线深度。
病例二,如已见到COI,进一步深拧后可能出现即刻左束支电位伴随COI突然消失,同时心室波COI消失则提示穿孔。
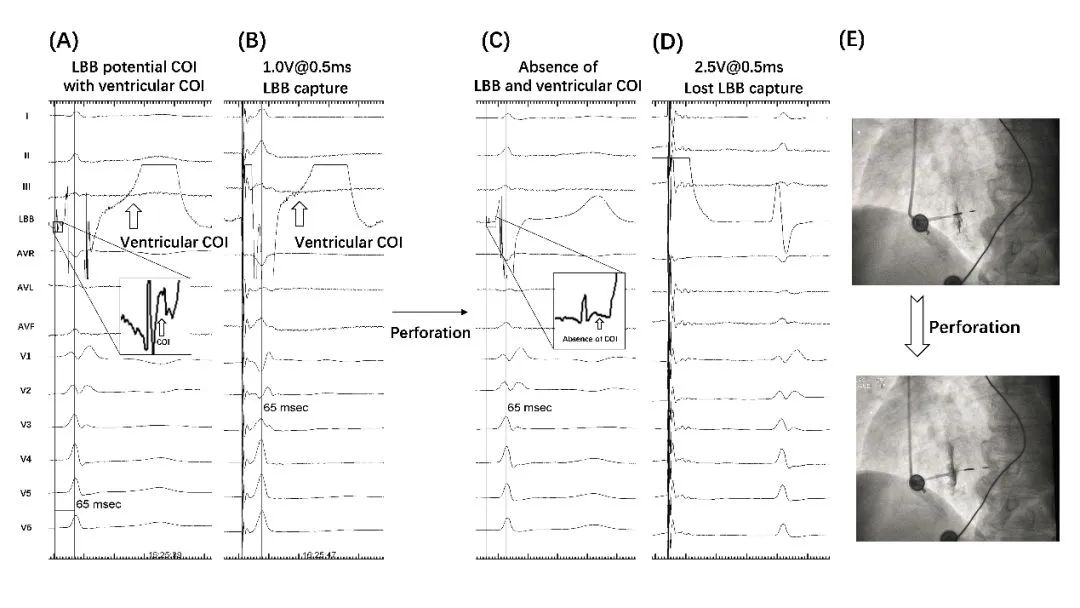
左束支电位伴随相关的COI是LBBP术中较为常见的电生理特征,发现并识别可帮助判断左束支是否夺获,预判阈值以及导线是否穿孔。
在术后6个月至最长12个月的随访中,记录到左束支电位合并COI的病人参数稳定。
先健心康8301临时起搏器是目前唯一可以显示COI的临时起搏器,术中跟台使用8301,可以帮助术者更方便的观察COI。除了在LBBP术中,COI还有其他应用——超声引导,COI再确认,为心动过缓患者零射线植入心脏起搏器。

8301临时起搏器COI示意图
参考文献
1.Huang W, Su L, Wu S, et al. A Novel Pacing Strategy With Low and Stable Output: Pacing the Left Bundle Branch Immediately Beyond the Conduction Block. Can J Cardiol. 2017;33(12):1736.e1731-1736.e1733.
2.Huang W, Chen X, Su L, Wu S, Xia X, Vijayaraman P. A beginner's guide to permanent left bundle branch pacing. Heart Rhythm. 2019.
3.L S, T X, M C, et al. Electrophysiological characteristics and clinical values of left bundle branch current of injury in left bundle branch pacing. J Cardiovasc Electr. 2020.
4.Saxonhouse SJ, Conti JB, Curtis AB. Current of injury predicts adequate active lead fixation in permanent pacemaker/defibrillation leads. J Am Coll Cardiol. 2005;45(3):412-417.
5.Redfearn DP, Gula LJ, Krahn AD, Skanes AC, Klein GJ, Yee R. Current of injury predicts acute performance of catheter-delivered active fixation pacing leads. Pacing Clin Electrophysiol. 2007;30(12):1438-1444.
6.Vijayaraman P, Dandamudi G, Worsnick S, Ellenbogen KA. Acute His-Bundle Injury Current during Permanent His-Bundle Pacing Predicts Excellent Pacing Outcomes. Pacing Clin Electrophysiol. 2015;38(5):540-546.
7.Sato T, Soejima K, Maeda A, et al. Deep Negative Deflection in Unipolar His-Bundle Electrogram as a Predictor of Excellent His-Bundle Pacing Threshold Postimplant. Circ Arrhythm Electrophysiol. 2019;12(6):e007415.
8.Elizari MV. The normal variants in the left bundle branch system. Journal of Electrocardiology. 2017;50(4):389-399.
9.Sedmera D, Gourdie RG. Why do we have Purkinje fibers deep in our heart? Physiol Res. 2014;63 Suppl 1:S9-18.